RUPTURA PREMATURA DE MEMBRANAS
RUPTURA PREMATURA DE MEMBRANAS
Definición:
La RPM es la pérdida de la continuidad de las membranas amnióticas con salida de
líquido amniótico transvaginal que se presenta antes del inicio del trabajo de parto.
Clasificación:
1. Ruptura de membranas a término: aquella que ocurre después de las 37 semanas
de gestación.
2. Ruptura de membranas pretérmino: la que se presenta antes de las 37 semanas
de gestación, que a su vez se clasifica en:
• Previable (≤23 semanas),
• Lejos del término (de las 24 a las 32 semanas) y,
• Cercana al término (de las 33 a las 36 semanas).
Epidemiología:
Las opciones terapéuticas incluyen:
 • Penicilina 5 millones de unidades en bolo intravenoso, seguido de 2.5 millones de
unidades cada 4 horas.
• Penicilina 5 millones de unidades en bolo intravenoso, seguido de 2.5 millones de
unidades cada 4 horas.
• Ampicilina 2 gr en bolo intravenoso, seguido de 1 gr cada 4 horas.
• Eritromicina 500 mg intravenosa cada 6 horas.
• Clindamicina 900 mg intravenoso cada 8 horas (en caso de alergia a la penicilina).
• Cefazolina 2 gr en bolo intravenoso, seguido de 1 gr cada 8 horas (en caso de alergia a penicilina).
Epidemiología:
- La rotura prematura de membranas a término se produce en el 8% de las gestaciones.
- Mientras que la RPM pretérmino se da entre el 2-4% de las gestaciones.
Se asocia al 30-40% de los casos de prematuridad , morbilidad y mortalidad.
Factores de riesgo:
- IVU (vaginitis bateriana)
- ETS (gonorrea, clamydia y tricromonas)
- Tabaquismo
- Estado nutricional deficiente
- Inicia de vida sexual activa a temprana edad
- Complicaciones obstétricas - Embarazo múltiple
- Polihidramnios
- Incompetencia itsmico cervical
- Hemorragía y/o traumas en el embarazo

Etiología:
- Edad gestacional (temprana o avanzada)
- Embarazos múltiples
- Infección intraamniótica
- Longitud cervical acortada
- Por tratamientos invasivos - Amniocentesis
- Fetoscopia
- Otros - Hemorragias obstétricas persistente
- Sobredistención uterina
- Inmunosupresión

Diagnóstico:
El diagnóstico de la RPM se realiza combinando la sospecha clínica, la historia clínica de la paciente y algunas pruebas diagnósticas. La historia referida por la paciente tiene una confiabilidad del 90%.
Los exámenes recomendados son:
• La especuloscopía con visualización de la salida de líquido amniótico mediante maniobra de Valsalva y Tarnier,
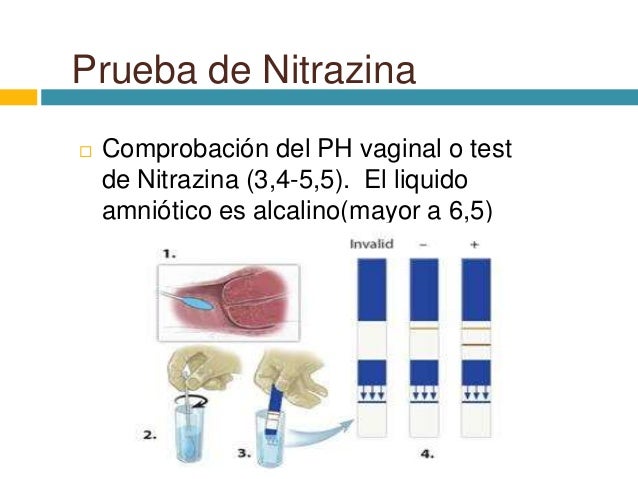
• La prueba de nitrazina y la cristalografía.

Pruebas diagnósticas:
 Las dos principales pruebas diagnósticas de RPM son la cristalografía y la prueba con
papel de nitrazina.
La combinación de la historia clínica, la prueba de nitrazina y la cristalografía debe ser
usada para evaluar a las pacientes con RPM.
Esta combinación alcanza una exactitud diagnóstica del 93.1%
La realización de la ultrasonografía no ha demostrado ser una herramienta en el
diagnóstico de RPM, solo es útil para la cuantificación del líquido amniótico y la RMP no
se asocia necesariamente a oligohidramnios.
Otro estudio auxiliar es la Prueba de la Flama la cual consiste en aplicar un extendido de
líquido amniótico(LA) en un portaobjeto y pasarlo por un mechero, formándose una
capa blanquecina similar a la clara de huevo. Tiene un valor de predicción del 80%.
Las dos principales pruebas diagnósticas de RPM son la cristalografía y la prueba con
papel de nitrazina.
La combinación de la historia clínica, la prueba de nitrazina y la cristalografía debe ser
usada para evaluar a las pacientes con RPM.
Esta combinación alcanza una exactitud diagnóstica del 93.1%
La realización de la ultrasonografía no ha demostrado ser una herramienta en el
diagnóstico de RPM, solo es útil para la cuantificación del líquido amniótico y la RMP no
se asocia necesariamente a oligohidramnios.
Otro estudio auxiliar es la Prueba de la Flama la cual consiste en aplicar un extendido de
líquido amniótico(LA) en un portaobjeto y pasarlo por un mechero, formándose una
capa blanquecina similar a la clara de huevo. Tiene un valor de predicción del 80%.
La realización de la amniocentesis en pacientes con RPM pretérmino para:
• evaluar la madurez pulmonar fetal
 • cultivo de líquido amniótico.
• cultivo de líquido amniótico.
Como método diagnóstico de RPM con introducción de colorante intramniotica ayuda a determinar el mejor momento para el nacimiento y disminuye la morbilidad neonatal. La decisión de amniocentesis debe tomarse con mucha cautela por el riesgo de RPM en 1-1.2%. La amniocentesis de rutina no esta recomendada en la mujer con RPM .
El diagnóstico de la RPM se realiza combinando la sospecha clínica, la historia clínica de la paciente y algunas pruebas diagnósticas. La historia referida por la paciente tiene una confiabilidad del 90%.
Los exámenes recomendados son:
• La especuloscopía con visualización de la salida de líquido amniótico mediante maniobra de Valsalva y Tarnier,
• La prueba de nitrazina y la cristalografía.

Pruebas diagnósticas:
 Las dos principales pruebas diagnósticas de RPM son la cristalografía y la prueba con
papel de nitrazina.
La combinación de la historia clínica, la prueba de nitrazina y la cristalografía debe ser
usada para evaluar a las pacientes con RPM.
Esta combinación alcanza una exactitud diagnóstica del 93.1%
La realización de la ultrasonografía no ha demostrado ser una herramienta en el
diagnóstico de RPM, solo es útil para la cuantificación del líquido amniótico y la RMP no
se asocia necesariamente a oligohidramnios.
Otro estudio auxiliar es la Prueba de la Flama la cual consiste en aplicar un extendido de
líquido amniótico(LA) en un portaobjeto y pasarlo por un mechero, formándose una
capa blanquecina similar a la clara de huevo. Tiene un valor de predicción del 80%.
Las dos principales pruebas diagnósticas de RPM son la cristalografía y la prueba con
papel de nitrazina.
La combinación de la historia clínica, la prueba de nitrazina y la cristalografía debe ser
usada para evaluar a las pacientes con RPM.
Esta combinación alcanza una exactitud diagnóstica del 93.1%
La realización de la ultrasonografía no ha demostrado ser una herramienta en el
diagnóstico de RPM, solo es útil para la cuantificación del líquido amniótico y la RMP no
se asocia necesariamente a oligohidramnios.
Otro estudio auxiliar es la Prueba de la Flama la cual consiste en aplicar un extendido de
líquido amniótico(LA) en un portaobjeto y pasarlo por un mechero, formándose una
capa blanquecina similar a la clara de huevo. Tiene un valor de predicción del 80%.La realización de la amniocentesis en pacientes con RPM pretérmino para:
• evaluar la madurez pulmonar fetal
 • cultivo de líquido amniótico.
• cultivo de líquido amniótico.Como método diagnóstico de RPM con introducción de colorante intramniotica ayuda a determinar el mejor momento para el nacimiento y disminuye la morbilidad neonatal. La decisión de amniocentesis debe tomarse con mucha cautela por el riesgo de RPM en 1-1.2%. La amniocentesis de rutina no esta recomendada en la mujer con RPM .
Tratamiento farmacológico:
Las opciones terapéuticas incluyen:
 • Penicilina 5 millones de unidades en bolo intravenoso, seguido de 2.5 millones de
unidades cada 4 horas.
• Penicilina 5 millones de unidades en bolo intravenoso, seguido de 2.5 millones de
unidades cada 4 horas.• Ampicilina 2 gr en bolo intravenoso, seguido de 1 gr cada 4 horas.
• Eritromicina 500 mg intravenosa cada 6 horas.
• Clindamicina 900 mg intravenoso cada 8 horas (en caso de alergia a la penicilina).
• Cefazolina 2 gr en bolo intravenoso, seguido de 1 gr cada 8 horas (en caso de alergia a penicilina).
Documentos originales: http://www.imss.gob.mx/sites/all/statics/guiasclinicas/321GRR.pdf
https://www.sap.org.ar/docs/publicaciones/archivosarg/2018/v116n4a21.pdf
https://www.sap.org.ar/docs/publicaciones/archivosarg/2018/v116n4a21.pdf



Comentarios
Publicar un comentario